Методика безмедикаментозного лечения
ВРАЧ-НЕВРОПАТОЛОГ ПАРХОМЕНКО АНАТОЛИЙ НИКОЛАЕВИЧ
Эпилепсия
Эпилепсия – это наследственная, хронически протекающая, непрерывно прогрессирующая болезнь, проявляющаяся повторными судорожными или другими припадками с потерей сознания и сопровождающаяся изменениями личности.
Эпилепсия может быть самостоятельным заболеванием (эпилептическая болезнь) или являться симптомом проявления другого заболевания (симптоматическая эпилепсия).
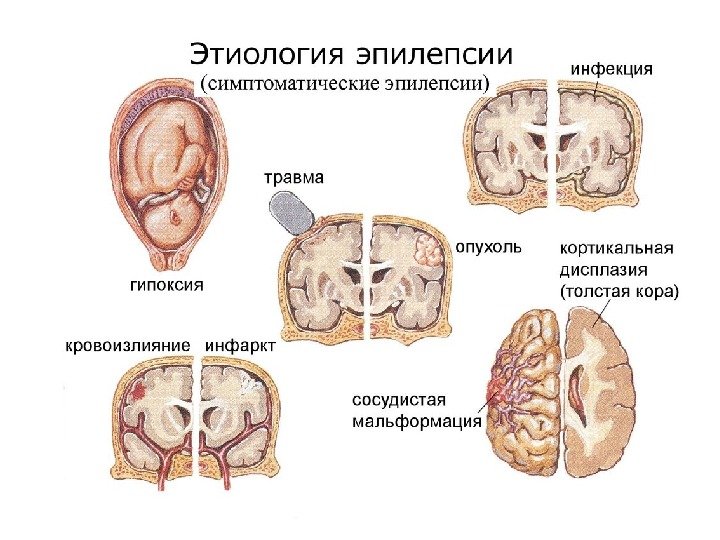
К причинам возникновения симптоматической эпилепсии относятся: опухоли мозга, абсцесс мозга, воспалительные гранулемы (туберкулы, гуммы) менингиты и энцефалиты различной этиологии. Часто причиной симптоматической эпилепсии является поражение паутинной оболочки (арахноидит, арахноидальные кисты). Сосудистые расстройства – внутримозговые и субарахноидальные геморрагии, эмболии, а в более позднем возрасте и тромбоз мозговых сосудов – могут также способствовать развитию симптоматической эпилепсии.
Поздняя симптоматическая эпилепсия возникает у лиц пожилого и старческого возраста вследствие атеросклероза сосудов головного мозга. Одной из причин симптоматической эпилепсии являются интоксикации (алкоголь, углекислый газ, бензол, бензин, свинец, камфора, кардиазол, ртуть, сантонин) и аутоинтоксикации (гипо- и гипергликемия, поражение почек, печени, надпочечников, уремия, эклампсия). Особое место занимает алкогольная интоксикация.
Судорожные припадки возникают на фоне систематического употребления алкоголя на 1 – 3-й день после прекращения его приема и в половине случаев являются предвестником алкогольного делирия. Важную роль в возникновении симптоматической эпилепсии играет черепно-мозговая травма, особенно повторная. Для травматической эпилепсии типично позднее (иногда через несколько лет после травмы) появление припадков. Часто причинами возникновения симптоматической эпилепсии являются образующиеся послеоперационные рубцы возникающие после оперативного вмешательства на веществе головного мозга.
В возникновении истинной эпилепсии, как заболевания, ведущая роль принадлежит отягощенной наследственности. Отмечается идентичное течение болезни у братьев и сестер, а также у родственников в нескольких поколениях. В семьях, где имеется больной, часто встречаются у здоровых родственников малые ее признаки (ночное недержание мочи, мигрень, дипсомания и др.). С гена, как с матрицы, закодированная информация о заболевании, в строго определенный промежуток времени жизни человека, начинает считываться.
Считанная информация с участка гена о заболевании начинает замещать, существовавший до этого физиологический безусловный рефлекс на вновь сформированный патологический доминирующий безусловный рефлекс в кольцевой цепи памяти мозгового центра памяти. Происходит постепенное замещение в кольцевой цепи памяти существовавшего ранее физиологического безусловного рефлекса на вновь сформированный патологический доминирующий безусловный рефлекс. Это приводит к постепенному изменению информации в мозговом центре памяти и замещение ее новой, несущей информацию о развитии заболевания. С мозгового центра памяти измененная информация поступает в периферический центр автоматизма, где начинает переформировывать существовавший до возникновения заболевания физиологический безусловный рефлекс на патологический доминирующий безусловный рефлекс под влиянием которого происходит изменение уравновешенности симпатической и парасимпатической нервной системы.
Разное процентное преобладание патологического доминирующего безусловного рефлекса над физиологическим безусловным рефлексом приводит к разной степени разбалансированности взаимодействия симпатической и парасимпатической нервной системы. Измененная уравновешенность симпатической и парасимпатической нервной системы постепенно приводит к изменению нейрона проявляющуюся повышенной склонностью к чрезмерной деполяризации, развитию пароксизмальных деполяризованных сдвигов, на фоне которых происходит резкое учащение разрядов нейронов. Возникшие в теле нейрона разряды по аксону распространяются к другим клеткам.
Так происходит формирование эпилептического очага. Характерной особенностью нейронов, находящихся в эпилептическом очаге, является также их склонность к синхронизации активности отдельных нейронов. Эпилептический очаг представляет собой скопление большого количества деполяризованных клеток, разряжающихся синхронно и посылающих в окружающее мозговое вещество громадное количество нервных импульсов. Распространение патологической импульсации происходит преимущественно по синаптическим связям, но может осуществляться и воздействием электрического поля физическим путем. При длительном существовании эпилептического очага патологические импульсы, возникающие в нем, длительно и упорно бомбардируют те нейронные образования, с которыми синаптически связан первичный эпилептический очаг.
Сначала они являются зависимыми от первичного эпилептического очага, но с течением времени приобретают полную автономность. Таким образом происходит постепенная эпилептизация разных отделов головного мозга, что подтверждает клиническая картина заболевания в виде изменения типа эпилептических припадков, с течением времени – в развитии эпилептических черт характера и снижения памяти.
Усиленная электрическая активность большого количества синхронно разряжающихся нейронов сопровождается изменениями суммарной электрической активности мозга, регистрируемой в виде патологически измененной электроэнцефалограммы.
В мозге больных эпилепсией выявляются дистрофические изменения ганглиозных клеток, кариоцитолиз, клетки-тени, нейронофагия, гиперплазия глии, нарушения в синаптическом аппарате, набухание нейронофибрилл, образование «окон» запустевания в нервных отростках, «вздутие» дентритов. Эти изменения в большей степени отмечаются в двигательной зоне коры полушарий большого мозга, чувствительной зоне, извилине гиппокампа, миндалевидном ядре, ядрах ретикулярной формации.
Клиника эпилепсии. Болезнь обычно начинается в детском или подростковом возрасте (5 - 15лет), имеет склонность к прогредиентному течению с постепенным нарастанием частоты и выраженности припадков. Если в первое время промежутки между ними длятся несколько месяцев и даже лет, то затем они сокращаются до 1 – 2 раза в месяц, а потом до 1 – 2 раз в неделю. По мере развития эпилепсии характер припадков обычно изменяется.
Наиболее характерным признаком эпилепсии является большой судорожный припадок. Обычно он начинается внезапно, и начало его не связано с какими-либо внешними факторами. В этих случаях за 1 – 2 дня до него отмечается плохое самочувствие, головная боль, нарушение сна, аппетита, повышенная раздражительность.
У большинства больных припадок начинается с появления ауры, которая у одного и того же больного носит стереотипный характер. В зависимости от раздражения мозга, с которой начинается эпилептический разряд, выделяют несколько основных видов ауры: вегетативную – неприятные ощущения в области сердца, кишечника, чувство тошноты, моторную – выражается в различного рода двигательных автоматизмах (поворот головы и глаз в сторону, сосательные и жевательные движения, автоматизированные движения конечностями, психическую – типичны переживания страха ужаса или блаженства, радости, своеобразное переживание «уже виденного», речевую – произнесение отдельных слов, фраз, сенсорную – разнообразные нарушения со стороны органов чувств. По прошествии ауры, которая длится несколько секунд, больной теряет сознание и падает, как подкошенный.
Падение сопровождается своеобразным громким криком, обусловленным спазмом голосовой щели и судорожным сокращением мышц грудной клетки. Сразу же появляются судороги, вначале тонические: туловище и конечности вытягиваются в состоянии напряжения, голова запрокидывается и иногда поворачивается в сторону, дыхание задерживается, вены на шее набухают, лицо становится мертвенно-бледным с постепенно нарастающим цианозом, челюсти судорожно сжаты. Тоническая фаза припадка продолжается 15 -20 секунд. Затем появляются клонические судороги в виде толчкообразных сокращений конечностей, шеи, туловища.
Во время клонической фазы припадка длительностью до 2 – 3 минут дыхание нередко бывает хриплым, шумным из-за скопления слюны и западения языка, цианоз медленно исчезает, изо рта выделяется пена, часто окрашенная кровью вследствие прикусывания языка или щеки. Частота клонических судорог постепенно уменьшается и по окончании их наступает общее мышечное расслабление. В этот период больной не реагирует даже на самые сильные раздражители, зрачки расширены, реакция на свет отсутствует, сухожильные и защитные рефлексы не вызываются, нередко отмечается непроизвольное мочеиспускание, Сознание остается сопорозным и лишь через несколько минут постепенно проясняется.
Нередко, выходя из сопорозного состояния, больной погружается в глубокий сон. По окончании припадка больные жалуются на разбитость, вялость, сонливость, но о самом припадке ничего не помнят.
Другой разновидностью генерализованных припадков являются малые припадки. Они заключаются в кратковременной утрате сознания. При этом больной не теряет равновесия, не падает. Его взгляд устремляется вдаль, становится отсутствующим, больной не реагирует на обращенную речь, ничего не помнит о происходящем.
Лицо бледнеет, иногда на щеках может появиться румянец. Зрачки в момент приступа расширены и не реагируют на свет, иногда заметны мигательные движения век. Иногда больные совершают при этом различные движения: кружатся на одном месте, обыскивают себя, снимают и одевают одежду, произносят несколько бессвязных слов, совершают сосательные движения. После приступа больной продолжает свои занятия или беседу, не помня, что с ним произошло. Как правило, малые припадки наблюдаются в детском или молодом возрасте и с течением времени либо прекращаются, либо переходят в общие тонико-клонические припадки. В некоторых случаях возможно сочетание как больших, так и малых припадков у одного и того же больного.
Принцип излечивания эпилепсии включает в себя следующие моменты: первое – это постепенное уменьшение эпилептического очага и постепенное гашение патологических импульсаций в нем, второе – это восстановление в кольцевой рефлекторной дуге периферического центра автоматизма и мозговом центре памяти существовавшего до возникновения заболевания физиологического безусловного рефлекса, что приводит к уравновешиванию симпатической и парасимпатической нервной системы.
Уравновешенная симпатическая и парасимпатическая нервная система восстанавливает биохимический обмен нейронов, снижает чрезмерную их деполяризацию восстанавливается градиент внутриклеточного и внеклеточного содержания ионов калия. Все это автоматически приводит к прекращению заболевания. Практика излечивания этой болезни показывает, что лучшему излечиванию подлежат больные которые раньше обратились за соответсвующей помощью.
Легче поддаются процессу лечения больные у которых временной разрыв между припадками эпилепсии довольно продолжительный, а также те больные у которых чаще происходят малые судорожные припадки чем большие. Отмена приема противосудорожных медицинских препаратов происходит постепенно, а иногда и в несколько этапов. Постепенная отмена противоэпилептической терапии в начальном этапе проводимого лечения несколько ухудшает состояние больного, увеличивается количество припадков, но затем, в процессе лечения, происходит постепенное их снижение. Увеличения количества припадков эпилепсии после отмены противосудорожных препаратов не следует бояться, так как в процессе лечения происходит периодическое ухудшение и улучшение состояния больных по ремитирующему типу с постепенным выздоровлением.
При правильном применении методики лечения эпилепсии происходит постепенное, медленное прекращение эпилептических припадков, восстанавливается психическое состояние больного. Процесс излечивания заболевания требует в среднем около шести, восьми и более месяцев непрерывного ежедневного лечения. Иногда процесс выздоровления происходит в несколько этапов лечения. Больной должен верить и слушать только врача проводящего лечение и активно ему помогать, и содействовать в излечении заболевания.
Практика отдаленных последствий после проводимого лечения показывает, что больные излечившиеся от эпилепсии и в течении уже многих лет не имеют проблем с излеченным заболеванием. У выздоровевших больных восстановлена трудоспособность и психические нарушения. Практика излечивания больных принимающих противосудорожную терапию показывает, что отмена этих препаратов полностью не всегда представляется возможной, из-за возникшей зависимости к ним при длительном и в больших дозах их применении.
Другими словами минимальную дозу приема противосудорожных препаратов необходимо оставить на определенном этапе излечивания заболевания, чтобы на следующем этапе или через несколько этапов лечения их отменить полностью. Отмена приема противосудорожной терапии принимаемой долго и в больших количествах затягивает процесс излечивания заболевания и требует иногда нескольких курсов лечения.